È sempre più diffusa, soprattutto a causa dell’invecchiamento della popolazione, e molto temuta, perché i suoi effetti sulla funzionalità intellettiva sono pesanti e le terapie disponibili non ancora in grado di contrastarli in modo efficace. Per queste ragioni, di malattia di Alzheimer si parla molto, anche se, in realtà, la si conosce poco. In che cosa consiste davvero questa forma di demenza associata all’invecchiamento? Esistono comportamenti o sostanze che possono aiutare a prevenirla? Come si riconosce? E che cosa ci si deve aspettare dai trattamenti attuali? Provate a verificare le vostre conoscenze con questo quiz, ricordando che mantenere uno stile di vita sano e la mente attiva fin da giovani è la migliore assicurazione per invecchiare in salute.
alzheimer
Malattia di Alzheimer: come aiutare chi aiuta
Assistere una persona cara con problemi di salute ha sempre una natura ambivalente. Da un lato fa sentire bene perché si ha la consapevolezza di aiutare in un momento di necessità e di offrire sostegno pratico e psicologico. Dall’altro, però, può “esaurire” le energie fisiche e le “risorse interiori”, soprattutto quando ci si confronta con patologie severe, associate a grave sofferenza fisica e/o psichica e di lunga durata. Per sua natura, la malattia di Alzheimer chiede ai caregiver un impegno particolarmente intenso a fronte di ben poche gratificazioni, poiché il declino cognitivo che comporta è progressivo e non reversibile, sottraendo via via anche la possibilità di comunicare. Per poter garantire un supporto valido e prolungato, è importante che chi assiste si prenda cura, oltre che della persona malata, anche di se stesso. Qualche consiglio.
Alzheimer: un nuovo test del sangue permetterà una diagnosi con molti anni di anticipo
Malattia di Alzheimer: attenzione a quei farmaci
Nonostante intense ricerche, le cause della malattia di Alzheimer continuano a essere sostanzialmente sconosciute. Da tempo, si ritiene che soprattutto due fattori proteici, le placche di ß-amiloide e la proteina Tau, siano coinvolti nella sua insorgenza. Ma non tutti i neurologi ne sono convinti e, comunque, resta da capire che cosa determina la formazione di queste sostanze tossiche per le cellule cerebrali e qual è la loro esatta azione.
Indubbiamente, la predisposizione genetica individuale gioca un ruolo importante nel determinare entità e velocità del declino cognitivo, ma studio dopo studio diventa sempre più evidente il contributo negativo di diversi fattori ambientali che possono interferire con la funzionalità e l’integrità delle cellule cerebrali, in modo diretto o indiretto: dalle sostanze assunte con gli alimenti all’inquinamento, da fonti di stress ossidativo ai farmaci.
Proprio riguardo a questi ultimi, un nuovo invito all’attenzione viene da uno studio condotto da ricercatori dell’Università di Nottingham (Regno Unito) che ha indagato l’impatto sulle prestazioni intellettive e sul loro deterioramento associato all’età dei principi attivi anticolinergici: una classe di medicinali comprendente molecole utilizzate per trattare innumerevoli condizioni cliniche e il cui impiego è molto diffuso tra gli anziani.
Sono anticolinergici, per esempio, l’amitriptilina e la paroxetina (due antidepressivi d’uso comune), alcuni antipsicotici (quetiapina, olanzapina, clorpromazina), antistaminici di prima generazione come prometazina (usati contro allergie e disturbi del sonno), la furosemide (un diuretico indicato in caso di ipertensione, insufficienza cardiaca e altre malattie associate a ritenzione idrica), l’amantadina (per il controllo della malattia di Parkinson), la colchicina (prescritta in caso di attacchi acuti di gotta) e il baclofen (un miorilassante ad azione centrale).
Analizzando le cartelle cliniche di circa 58.800 pazienti con diagnosi di demenza e di 255.600 soggetti senza diagnosi di demenza (tutti di età superiore a 55 anni e inclusi nei registri dei medici di famiglia britannici), i ricercatori hanno evidenziato una correlazione tra assunzione di farmaci anticolinergici come quelli citati e aumento del rischio di sviluppare malattia di Alzheimer.
In particolare, le persone over 55 anni che avevano fatto un uso cronico di questi medicinali per più di tre anni, ai dosaggi maggiori o nelle versioni “più attive”, presentava un rischio di demenza nei 10 anni successivi del 50% superiore a quello di chi non li aveva mai assunti.
Responsabili del più consistente aumento del rischio di malattia di Alzheimer sono risultati essere gli antipsicotici (+70%), gli antimuscarinici usati contro l’incontinenza urinaria (+65%) e gli anti-parkinsoniani (+52%), mentre antidepressivi e antiepilettici sembrano avere un impatto più contenuto, ma comunque non trascurabile (rispettivamente, +30% e +40%), soprattutto alla luce del fatto che, al momento, contro la malattia di Alzheimer non si dispone di terapie efficaci.
Come comportarsi quindi? Naturalmente, se un farmaco anticolinergico è assolutamente necessario per trattare un problema di salute significativo deve essere usato. Ma questa necessità va valutata con cautela, optando per terapie alternative più sicure ogniqualvolta sia possibile e, soprattutto, evitando di somministrare questi medicinali in modo cronico, per diversi anni, se il beneficio che si ottiene è modesto e non tale da giustificare i potenziali rischi per la salute cerebrale.
Fonte
Coupland CAC et al. Anticholinergic Drug Exposure and the Risk of Dementia: A Nested Case-Control Study. JAMA Intern Med 2019; doi:10.1001/jamainternmed.2019.0677 (https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2736353?widget=personalizedcontent&previousarticle=2736349)
Alzheimer, una proteina nel sangue rileva la degenerazione delle cellule nervose
Un nuovo studio, recentemente pubblicato su JAMA Neurology, indica che un semplice esame del sangue può rivelare se le cellule nervose nel cervello si stanno deteriorando a un ritmo anomalo. I ricercatori hanno analizzato la presenza nel sangue di una proteina, il cosiddetto neurofilamento leggero (NfL, Neurofilament light Chain) in pazienti affetti malattia di Alzheimer, rilevandone una concentrazione particolarmente elevata.
I campioni di sangue sono stati raccolti per diversi anni, e in più occasioni, da 1.182 pazienti con diversi gradi di compromissione cognitiva e 401 soggetti sani che hanno costituito il gruppo di controllo.
Quando le cellule nervose del cervello sono danneggiate o muoiono, la proteina NfL entra nel liquido cerebrospinale e poi nel sangue: esistevano già sospetti in merito, ma mancavano studi a lungo termine.
«Abbiamo scoperto che, nei pazienti che sviluppano il morbo di Alzheimer, la concentrazione di NfL aumenta nel tempo e che i livelli elevati sono correlati con l’entità del danno cerebrale accumulato», ha afferma il coordinatore dello studio Niklas Mattsson.
Com’è noto, l’Alzheimer è una malattia complessa, che si sviluppa gradualmente ed è difficile da analizzare nelle sue prime fasi, asintomatiche; la malattia comporta il deterioramento delle funzioni cognitive e fisiche insieme all’atrofia e alla morte delle cellule cerebrali. Allo stato attuale, non esiste un trattamento che possa ridurre la perdita di cellule nervose nel cervello e i farmaci disponibili sono in grado di mitigare i disturbi cognitivi, ma non di rallentare il decorso della malattia. Le misurazioni della concentrazione NfL nel sangue potrebbero servire per valutare l’efficacia di un farmaco nell’influenzare la perdita delle cellule nervose e determinarne il dosaggio ottimale.
Mattsson ritiene che il metodo possatrà presto tradursi in una procedura clinica standard: «presso l’ospedale universitario di Sahlgrenska a Göteborg, stiamo svolgendo il lavoro preparatorio per rendere questo metodo disponibile come procedura clinica nel prossimo futuro. Attraverso un semplice esame del sangue, i medici potranno misurare il danno alle cellule nervose, prodotto dalla malattia di Alzheimer o da altri disturbi cerebrali».
Mattsson N, Cullen NC, Andreasson U, Zetterberg H, Blennow K. Association Between Longitudinal Plasma Neurofilament Light and Neurodegeneration in Patients With Alzheimer Disease. JAMA Neurol. 2019 Apr 22.
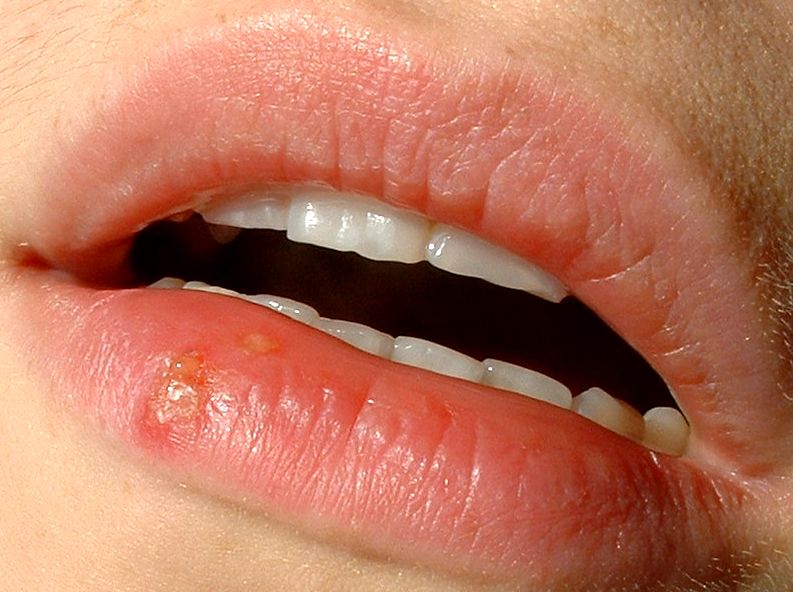
Correlazione tra l’herpes labiale e la malattia di Alzheimer
Il virus herpes simplex 1 spesso altera il viso, mettendo in una condizione di disagio chi purtroppo ne viene colpito. Si tende a nascondere la bocca, specialmente se ci si trova in luoghi pubblici. Non esiste una cura definitiva per eradicare il virus dall’organismo, quindi successivamente al contagio si sarà soggetti per tutta la vita a sviluppare l’herpes labiale più o meno frequentemente.
Educare you è stato tra i primissimi in Italia a dare notizia dei risultati di uno studio epidemiologico svolto a Taiwan dalla dott.ssa Ruth Itzhaki su una possibile correlazione tra la malattia di Alzheimer e il virus herpes simplex 1, proprio quello responsabile delle fastidiosissime bollicine sulle labbra.
La conferma viene adesso da uno studio condotto su animali da esperimento da parte di ricercatori italiani, che vede, come primo nome, quello della dr.ssa Giovanna De Chiara del Consiglio Nazionale delle Ricerche di Roma.
In questo studio è stato utilizzato un modello di infezioni ricorrenti di virus herpes simplex 1 in topi che venivano sottoposti a cicli ripetuti di riattivazione virale. Nel corso dello studio è stata notata una diffusione del virus herpes simplex 1 anche in differenti aree cerebrali che ha determinato la comparsa nel cervello degli animali di alcune caratteristiche tipiche della malattia di Alzheimer, tra cui, soprattutto, la proteina-beta amiloide costantemente presente nel cervello di persone affette da malattia di Alzheimer. A detta degli Autori, nei topi infettati con virus herpes simplex 1 il progressivo accumulo delle tipiche alterazioni molecolari a carico di alcune aree cerebrale, tra cui la corteccia e l’ippocampo, è correlato con la comparsa e l’incremento di deficit cognitivi che divengono irreversibili dopo sette cicli di riattivazione del virus. Gli autori concludono che ripetute infezioni di herpes simplex 1 potrebbero essere considerate come un fattore di rischio per la malattia di Alzheimer.
Fonte
De Chiara G et al. Recurrent herpes simplex virus-1 infection induces hallmarks of neurodegeneration and cognitive deficits in mice. PLoS Pathog. 2019 Mar 14;15(3):e1007617. doi: 10.1371/journal.ppat.1007617. eCollection 2019 Mar.
Una buona igiene orale potrebbe aiutare a prevenire l’Alzheimer
Secondo una sorprendente ricerca pubblicata sulla rivista Science Advances, c’è un legame significativo tra il batterio Porphyromonas gingivalis – la causa principale della malattia parodontale – e l’Alzheimer.
Un gruppo di scienziati dell’Università di Louisville, nel Kentucky, ha infatti rilevato la presenza di P. gingivalis nel cervello di persone decedute che avevano sofferto di Alzheimer. I ricercatori hanno anche individuato il Dna del batterio nel fluido spinale e alcuni enzimi tossici che sono prodotti dal microrganismo, i gingipain, nel cervello, dove hanno misurato livelli più elevati di proteina tau e ubiquitina, entrambi legati alla malattia di Alzheimer.
È interessante notare che il cervello di 50 cadaveri utilizzati come controllo, di persone anziane che non soffrivano di Alzheimer, avevano invece livelli bassi di gingipain. Si tratta di un risultato importante, perché è vero che già precedenti studi avevano trovato un’associazione tra P. gingivalis e Alzheimer, ma non era chiaro se la scarsa cura orale fosse solo un effetto collaterale della demenza: sembra ora che sia vero il contrario e che la patologia orale possa favorire lo sviluppo dell’Alzheimer.
Per avere una conferma, il team ha condotto una sperimentazione su topi di laboratorio allo scopo di verificare se P. gingivalis possa entrare nel cervello a seguito di un’infezione orale e hanno scoperto che nell’arco di sei settimane avveniva proprio questo passaggio; hanno inoltre osservato cellule nervose morenti e alti livelli di proteina beta-amiloide, segno distintivo del morbo di Alzheimer.
Lo studio non dimostra che il batterio causa l’Alzheimer, ma che è un fattore che probabilmente contribuisce allo sviluppo della malattia.
«Sappiamo che malattie come l’Alzheimer sono complesse e hanno diverse cause, ma forti prove genetiche indicano che fattori diversi dalle infezioni batteriche sono fondamentali per lo sviluppo dell’Alzheimer; quindi queste nuove scoperte devono essere valutate nel contesto delle conoscenze esistenti» ha commentato David Reynolds, direttore scientifico di Alzheimer’s Research UK.
I ricercatori americani sono persino riusciti a trovare un modo per uccidere P. gingivalis nel cervello dei topi; hanno usato un composto che ha come bersaglio gli enzimi gingipain, per eliminarli con successo, ridurre la neurodegenerazione e la formazione di proteina beta-amiloide.
La malattia di Alzheimer e altre forme di demenza
La DEMENZA è un disturbo su base organica delle funzioni intellettive già in precedenza acquisite: memoria (a breve e a lungo termine), capacità critica e di giudizio, linguaggio, orientamento spazio-temporale.
Oggi, quasi 50 milioni di persone in tutto il mondo hanno una forma di demenza, e questa cifra destinata a salire a 75 milioni entro il 2030 e a 132 milioni entro il 2050, in gran parte legati all’invecchiamento della popolazione.
La demenza causa non solo disabilità e dipendenza per le persone affette dal disturbo, ma può anche avere un effetto profondamente negativo sui membri della famiglia e su tutti coloro che assistono la persona colpita e che sono ad alto rischio di sviluppare depressione e disturbi d’ansia.
PRINCIPALI FORME DI DEMENZA
La Malattia di Alzheimer (AD) è la forma più comune di demenza. È del 1906 la prima descrizione della malattia, da parte di Alois Alzheimer: riguardava una donna di 51 anni, che presentava contemporaneamente deficit cognitivi, turbe psichiatriche e lesioni cerebrali.
La malattia colpisce il 6 % delle persone oltre i 65 anni e il 30 % delle persone oltre gli 80 anni di età. Ha un andamento progressivo e il soggetto colpito da questa patologia sopravvive per un massimo di 8-10 anni. È caratterizzata da atrofia cerebrale con notevole riduzione del numero di cellule neuronali e di sinapsi. Nel cervello delle persone affette è possibile riscontare le cosiddette placche senili al cui interno è possibile rilevare tra l’altro una sostanza tossica, la beta amiloide.
La malattia esordisce con turbe cognitive e comportamentali e il primo sintomo è di solito la compromissione della memoria recente. Successivamente vengono interessate altre funzioni come l’attenzione, la concentrazione, l’astrazione, le capacità di critica e di giudizio, l’orientamento temporo-spaziale. Nelle fasi più avanzate compaiono deficit neurologici, come difficoltà a parlare in particolare a denominare gli oggetti (afasia), difficoltà nella deglutizione , (disfagia) e nelle fasi finali perdita dell’autonomia.
Altre malattie che provocano deterioramento cognitivo progressivo sono
– La Demenza a corpi di Lewy è la seconda causa di demenza con una percentuale oscillante tra il 10 e il 20 per cento di tutti i casi di demenza. I criteri diagnostici per la LBD comprendono una demenza progressiva, allucinazioni visive, parkinsonismo e ipotensione ortostatica.
– Le allucinazioni sono per lo più visive, descritte come vivaci, colorate e ben strutturate e, per questo, denominate anche allucinazioni cinematografiche. Da un punto di vista istologico la patologia è caratterizzata dalla presenza nel cervello di corpi di Lewy, inclusioni intra-citoplasmatiche, costituite da alfa-sinucleina
– La Demenza fronto-temporale compare più precocemente rispetto alla Malattia di Alzheimer e può colpire soggetti molto giovani anche trentenni con una media La prevalenza nella popolazione europea intorno ai 60 anni. E’ caratterizzata da degenerazione progressiva di alcuni distretti cerebrali come i lobi frontali e temporali con declino cognitivo e turbe comportamentali.
– La Demenza vascolare: il deterioramento cognitivo è legato a compromissioni delle strutture cerebrali per patologie vascolari, come ictus cerebrali, ischemici o emorragici, o per lesioni lacunari multiple legate a patologie dei piccoli vasi cerebrali. In molti casi si può assistere a un “andamento a gradini”, con peggioramenti improvvisi legati a nuovi eventi cerebrovascolari.
Nei soggetti anziani la demenza vascolare può coesistere con i segni tipici della malattia di Alzheimer. È la cosiddetta demenza mista che riflette le caratteristiche sia della AD sia della demenza vascolare.
Vista la difficoltà iniziale di effettuare una diagnosi di certezza della Malattia di Alzheimer: in paricolare si cerca di sviluppare indagini ematiche volte a rivelare nel sangue la presenza sostanze tossiche quali la beta-amiloide legate alla malattia di Alzheimer. Anche se l’accuratezza è in recenti studi vicina la 90% non sono da escludere falsi positivi e falsi negativi. Può essere utilizzate delle scansioni cerebrali, ma queste oltre ad essere costose hanno dato sinora risultati contraddittori.
Lo scopo principale di queste indagini è soprattutto quello di giungere a una diagnosi precoce della malattia. Infatti la malattia di Alzheimer inizia anni prima che i pazienti presentino sintomi di perdita di memoria.
La chiave fondamentale per trattare la demenza è quella di diagnosticare in anticipo la malattia prima che si verifichi la perdita permanente di cellule cerebrali: iniziare trattamenti in fase di malattia potrebbe risultare completamente inutile
Anche se al momento non esiste un trattamento per modificare il decorso dell’Alzheimer, l’individuazioni di soggetti in fase precoce di malattia potrebbe essere utile nelle sperimentazioni cliniche anche perché si potrebbero le persone sono adatte per le sperimentazioni cliniche e valutare se i livelli di amiloide sono suscettibili di modificazioni.
Stili di vita e prevenzione della malattia di Alzheimer (Lancet Commission on dementia prevention, intervention and care. Dicembre 2017).
-
Comparsa di ipoacusia nella mezza età – responsabile del 9% del rischio
-
Basso livello di istruzione secondaria – 8%
-
Fumo di sigarette – 5%
-
Presenza di depressione dell’umore non trattata in maniera adeguata – 4%
-
Inattività fisica – 3%
-
Isolamento sociale – 2%
-
Ipertensione arteriosa – 2%
-
Obesità – 1%
-
Diabete mellito di tipo 2 – 1%
-
Questi fattori di rischio, che sono descritti come potenzialmente modificabili, incidono fino al 35%. Un altro 65% del rischio di demenza è allo stato potenzialmente non modificabile